Osteoartritises una enfermedad crónica no inflamatoria de las articulaciones o del cartílago articular, así como de los tejidos que las rodean. La osteoartritis es una de las enfermedades más comunes que afecta al 10-14% de la población mundial. Básicamente, esta enfermedad afecta a mujeres de 45 a 55 años. La osteoartritis es la enfermedad articular más común y representa casi el 80% de todas las etiologías articulares.
Actualmente se desconoce la etiología de esta enfermedad.. . . Todos los factores que provocan la degeneración de los tejidos y el envejecimiento del organismo pueden dar lugar a la aparición de esta enfermedad, por tanto, con la edad, la aparición de la osteoartritis es casi inevitable.
Existen factores externos e internos en la aparición de esta enfermedad.Los principales factores externos de la artrosis incluyen la humedad, la hipotermia, las condiciones laborales desfavorables, la sobrecarga funcional de las articulaciones con frecuentes microtraumas, así como la exposición a la energía de la radiación y la vibración. La causa principal y bastante común de la osteoartritis es la incapacidad del cartílago para resistir el aumento de la tensión en las articulaciones. Los motivos de esta manifestación pueden ser alteraciones de la postura, trabajo prolongado, pararse de pie e incluso algunos deportes: levantar pesas, correr o saltar.
Los factores internos que causan esta enfermedad incluyen los siguientes: predisposición hereditaria a la aparición de enfermedades del tejido del cartílago, alteración del suministro de sangre a la articulación, desequilibrio hormonal y trastornos metabólicos. La causa de la osteoartritis en las mujeres puede ser una disfunción ovárica en la menopausia. Además, los procesos vasculares con desarrollo temprano de aterosclerosis también pueden ser la causa de esta enfermedad.
La osteoartritis también tiene un desarrollo secundario en enfermedades como la luxación congénita, la artritis reumatoide, las fracturas intraarticulares e incluso con el alcoholismo.
¿Cuáles son los síntomas y signos clínicos de esta enfermedad?
La manifestación de la osteoartritis se expresa por un dolor intenso y la deformación de las articulaciones, lo que conduce a una violación de sus funciones. Con esta enfermedad, con mayor frecuencia se producen daños en las articulaciones de carga (articulaciones de la cadera y rodilla) y las pequeñas articulaciones de la mano. La columna también está involucrada en el proceso. Pero la mayoría de las veces se ven afectadas las articulaciones de la rodilla y la cadera.
El síntoma más básicocon la osteoartritis, hay dolores intensos en el área de las articulaciones afectadas. Estos dolores causan daño a los huesos, articulaciones o tejidos periarticulares. Por lo general, dicho dolor aumenta con el esfuerzo y disminuye en reposo. Dolores nocturnos, hinchazón de las articulaciones, así como la aparición de una sensación de "viscosidad del gel" en la articulación afectada por la mañana: todo esto indica la aparición de osteoartritis. La intensidad de dicho dolor depende de muchas razones (presión atmosférica, humedad y cambios de temperatura). Todos estos factores comienzan a influir en la presión en la cavidad articular, lo que provoca estos dolores.
El siguiente de los principales síntomas de la artrosis es la aparición de un crujido o chirrido en las articulaciones, no solo al caminar, sino incluso durante cualquier movimiento. La aparición de tal crujido o chirrido se asocia con una violación de las superficies articulares, lo que provoca una restricción de la movilidad en esta articulación.
Con la osteoartritis, se produce un aumento del volumen de las articulaciones, que es consecuencia de la aparición de edema de los tejidos periarticulares. La hinchazón o fiebre en la articulación afectada es extremadamente rara.
Formas clínicas de osteoartritis:
- Gonartrosis.
- Coxartrosis.
- Artrosis de las articulaciones interfalángicas distales de la mano.
- Artrosis de las articulaciones interfalángicas proximales de las manos.
- Espondilosis deformante.
- Osteocondrosis intervertebral.
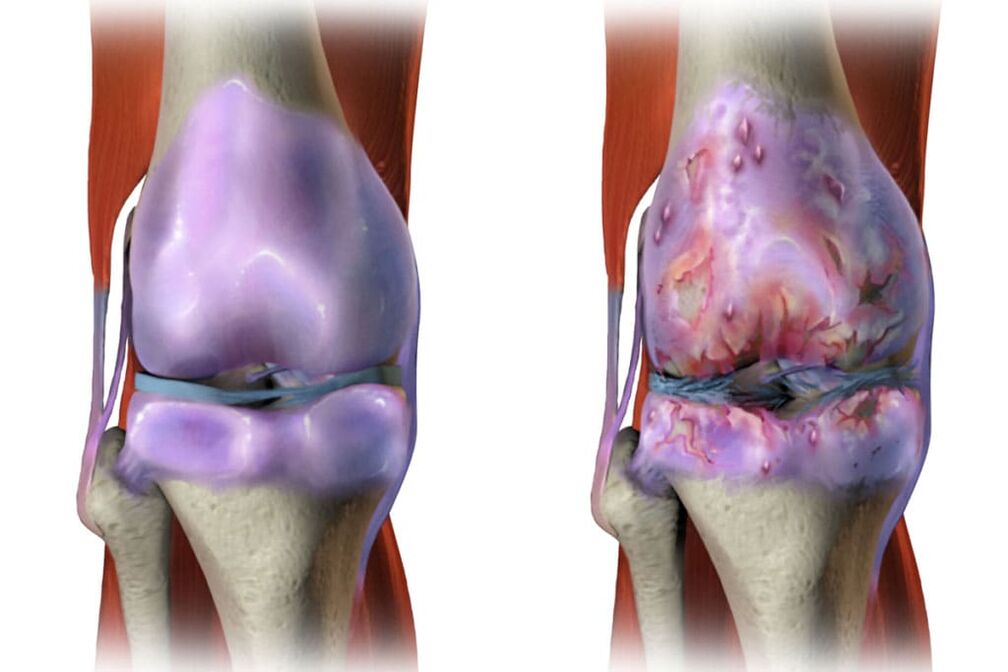
GonartrosisEs una lesión de la articulación de la rodilla en la osteoartritis. En este caso, se expresa dolor en las articulaciones de la rodilla al caminar, y son especialmente intensos si bajas las escaleras. El lugar de localización de estos dolores está en las partes interna y frontal de la articulación de la rodilla afectada. Se produce un aumento de la incomodidad cuando se dobla la rodilla. Además, en muchos casos de gonartrosis, existe una desviación de la articulación de la rodilla. La enfermedad comienza gradualmente y el dolor aumenta. Con movimientos activos y pasivos, se puede escuchar un crujido. El dolor comienza a intensificarse y, en muchos casos, se desarrolla sinovitis, una inflamación de la membrana de la cápsula de la articulación o el tendón.
Coxartrosis- Esta es una lesión de la articulación de la cadera. El dolor inicial de una lesión en la cadera no aparece en la zona del muslo, sino en la rodilla, la ingle o la nalga. Aumentan al caminar y disminuyen en reposo. Estos dolores, que ocurren incluso con cambios menores en la radiografía, están asociados con espasmos musculares. Con la derrota de la articulación de la cadera, hay un aumento gradual en la limitación de la movilidad en la articulación. Esta enfermedad es consecuencia de un traumatismo o artritis. Con la coxartrosis, hay una marcha de "pato", desarrollo de cojera, hipotrofia muscular de las nalgas y los muslos. Además, hay dolor a la palpación en el área de la cabeza femoral.
Artrosis de las articulaciones interfalángicas distales de la mano o nódulos de Heberden. . . La aparición de tales nódulos se observa con mayor frecuencia en mujeres durante la menopausia. Inicialmente, aparecen en el primer y tercer dedo de la mano. Con el tiempo, es decir, después de varios meses o incluso años, se observa una lesión simétrica en otras articulaciones interfalángicas distales. Dichos nódulos se encuentran en la superficie dorsal-lateral de las articulaciones.
Artrosis de las articulaciones interfalángicas proximales de las manos o nódulos de Bouchard. A diferencia de los nódulos de Heberden, estos nódulos aparecen en la superficie lateral de la articulación, lo que provoca un agrandamiento lateral de la articulación. Como resultado de este aumento, el dedo adquiere una forma fusiforme.
Espondilosis deformante- Como resultado de esta enfermedad en la región de las vértebras, aparecen crecimientos óseos marginales. Esta enfermedad aparece a partir de los 20 años. Los osteofitos (crecimientos óseos) se ven como hinchazón; el edema aparece debido a la compresión vascular. Como resultado, aparece rigidez espinal y, en algunos casos, aparecen trastornos neurológicos.
Osteocondrosis intervertebralocurre en combinación con la curvatura de la columna vertebral o espondilosis deformante. Con esta enfermedad, el disco se degenera y el núcleo sobresale en diferentes direcciones, lo que conduce a un traumatismo en la columna. También hay un crecimiento excesivo de osteofitos y un aumento en la superficie de la articulación. En este caso, la coroides de la articulación sufre, como resultado de lo cual se produce una vasculitis, una inflamación de las paredes de los vasos sanguíneos pequeños. El síndrome de dolor es muy pronunciado y aumenta con el esfuerzo físico o la hipotermia.
Hay dos formas principales de osteoartritis.- es primaria o idiopática (las causas de la enfermedad no se han aclarado) y secundaria (la enfermedad se produce en el contexto de otras enfermedades).
Artrosis primariase localiza cuando menos de 3 articulaciones se ven afectadas. Con la osteoartritis localizada, la columna vertebral, las articulaciones de las manos y los pies, las articulaciones de las rodillas, las articulaciones de la cadera y otras articulaciones se ven afectadas.
También existe la osteoartritis generalizada, cuando se ven afectadas 3 o más articulaciones. En este caso, las articulaciones grandes y las articulaciones interfalángicas distales se ven afectadas. Además, en la forma generalizada, también se produce osteoartritis erosiva.
Artrosis secundariapuede ser postraumático. Además, las causas de la osteoartritis secundaria pueden ser enfermedades metabólicas como la enfermedad de Gaucher, que es una enfermedad genética; La enfermedad de Wilson es una forma rara de daño hepático en la que se altera el metabolismo del cobre; La hemocromatosis o, como también se le llama a esta enfermedad, diabetes de bronce o cirrosis pigmentaria, es una enfermedad hereditaria en la que se produce una alteración del metabolismo del hierro y su acumulación en órganos y tejidos. Enfermedades como la diabetes mellitus, el hipotiroidismo, una disminución en la función de la glándula tiroides, la acromegalia, la hiperfunción de la hormona del crecimiento, también pueden ser las causas de la osteoartritis. Además de estas enfermedades, la osteoartritis también puede causar enfermedad por depósito de calcio, neuropatía y muchas otras enfermedades.
¿Qué pasa con la osteoartritis?
Con esta enfermedad, se produce un envejecimiento intensivo del cartílago articular. Como resultado, hay una pérdida de elasticidad del cartílago articular. Además del hecho de que las superficies articulares se vuelven rugosas, todavía aparecen grietas en ellas. En muchos casos, el cartílago está lo suficientemente desgastado como para exponer el hueso. Todo esto conduce a una disminución de la elasticidad del cartílago articular y provoca la rotura de las articulaciones. Además, la inflamación puede unirse a todos los cambios enumerados, por lo que se produce el crecimiento del tejido óseo y esto conduce a la enfermedad y la deformación de las articulaciones.
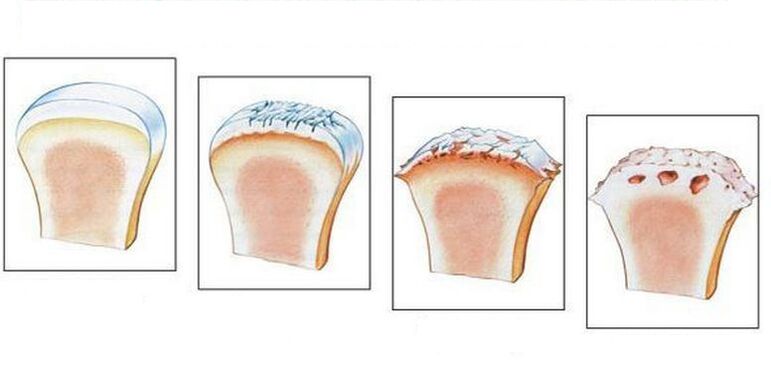
Diagnóstico de osteoartritis
El diagnóstico de la artrosis en muchos casos no presenta grandes dificultades. Pero hay excepciones, por ejemplo, pacientes con una lesión en la articulación del hombro y síntomas de inflamación articular. También pueden surgir dificultades en el diagnóstico de la osteoartritis primaria y secundaria, cuya aparición está asociada con enfermedades metabólicas u otras. En el examen de rayos X, los signos de osteoartritis se detectan rápidamente (especialmente en los ancianos) si hay signos clínicos de osteoartritis. Para hacer un diagnóstico final, no hay suficientes datos de rayos X y de laboratorio. Para hacer esto, es necesario realizar una serie de estudios adicionales para identificar la causa exacta del dolor en las articulaciones.
Tratamiento de la osteoartritis
Para reducir o suprimir completamente el dolor, existen métodos con y sin medicamentos, que incluyen fisioterapia y terapia de ejercicio. Para prescribir el tratamiento correcto, se requiere un enfoque individual para cada paciente. En este caso, las características individuales del paciente y las peculiaridades del curso de esta enfermedad se tienen necesariamente en cuenta.
En el tratamiento de la osteoartritis, en primer lugar es necesario observar el régimen, ya que la descarga mecánica de la articulación no solo es el factor principal para reducir el dolor, sino que también juega un papel importante en el tratamiento de esta enfermedad. En este caso, es necesario excluir una estadía bastante prolongada en una determinada posición fija, una caminata prolongada y una posición prolongada sobre las piernas, así como la exclusión de la transferencia de pesos que puede conducir a una sobrecarga mecánica de las articulaciones. Si se descuida la enfermedad, se aconseja al paciente que camine con muletas o bastón. Con dolores bastante pronunciados en el momento de la exacerbación de la enfermedad, a algunos pacientes se les prescribe un régimen de semi cama.
Durante el tratamiento de la osteoartritis, se recomienda seguir una dieta para reducir el exceso de peso. Esto es especialmente cierto para aquellos que tienen una lesión en las articulaciones de la rodilla.
Además, en el tratamiento de esta enfermedad, se utilizan métodos fisioterapéuticos que no solo reducen el dolor y la inflamación, sino que también tienen un efecto positivo en los procesos metabólicos en los tejidos de las articulaciones y mejoran la microcirculación. Los tratamientos de fisioterapia incluyen el uso de corrientes eléctricas, corrientes magnéticas alternas, electroforesis, así como radiación ultravioleta y fonoforesis en las articulaciones afectadas. Además, se prescriben procedimientos térmicos, el uso de lodo de turba y cera de parafina.
Utilizando elementos de masaje terapéutico, los pacientes deben intentar evitar la irritación mecánica de la cápsula articular. Solo en este caso hay una disminución del espasmo muscular doloroso y el tono de los músculos debilitados también aumenta, como resultado de lo cual mejoran las capacidades funcionales del paciente.
El tratamiento farmacológico se prescribe según la forma de la enfermedad y la gravedad de su curso. En los casos más graves, a los pacientes se les prescribe un tratamiento quirúrgico (artroplastia).
Además, se aconseja a los pacientes que recurran a tratamientos de spa en la costa del mar.
Prevención de la osteoartritis.Consiste en la realización diaria de ejercicios especiales que ayudan a fortalecer el aparato músculo-ligamentoso. Deshacerse del exceso de peso, limitar el transporte de pesos, así como la inclusión en el menú de platos como gelatina, carne en gelatina o aspic son todas medidas preventivas de la osteoartritis. Y, por supuesto, practicar un deporte como la natación. Hay que recordar que es mejor prevenir cualquier enfermedad que curarla. Lo mismo se aplica a enfermedades como la osteoartritis. Para no pensar en el futuro en cómo deshacerse del dolor severo en la osteoartritis, así como en cómo curar esta enfermedad, es necesario tomar medidas preventivas hoy, sin posponerlas para más adelante.
Tratamiento de la osteoartritis deformante por varios métodos.
La alta calificación y experiencia acumulada en el uso de la terapia de ondas de choque permite lograr el máximo efecto positivo del tratamiento incluso en estadios avanzados de la enfermedad, evitando el tratamiento quirúrgico en muchos casos.
La terapia de ondas de choque se lleva a cabo en un aparato moderno:

- el curso del tratamiento de la artritis, artrosis por el método UHT consta de 5-7 sesiones;
- la sesión se lleva a cabo 1 vez en 5-7 días.
Bajo la influencia de una onda de choque, los microcristales de sales de calcio y las áreas de fibrosis que se forman en los tejidos de las articulaciones se aflojan en los tejidos afectados. Al mismo tiempo, el flujo sanguíneo en el tejido dañado aumenta diez veces, lo que contribuye a la reabsorción de sales de calcio y áreas de fibrosis.
Ventajas del método SWT:
- eficiencia;
- buena tolerancia (no requiere el uso de anestesia);
- reduce la necesidad de otros métodos, especialmente el tratamiento quirúrgico;
- alivio rápido del dolor sin analgésicos;
- la posibilidad de usar en la etapa crónica de la enfermedad y con sus manifestaciones primarias;
- se realiza de forma ambulatoria, no requiere hospitalización, no altera el ritmo de vida habitual del paciente.
Terapia fotodinámica en ortopediaEs un método de tratamiento de dos componentes no invasivo y sin complicaciones. Para implementar el método, se utilizan un fotosensibilizador y una fuente de radiación láser aprobada para uso médico con una longitud de onda de 660-670 nm.
Bajo la influencia de un rayo láser, un fotosensibilizador se excita con la liberación de oxígeno singlete, que afecta de manera tóxica a los complejos energéticos de la célula (mitocondrias y complejo de Golgi), destruyendo este último y desencadenando así el proceso irreversible de apoptosis. Al mismo tiempo, las células sanas no se dañan. El tejido patológico dañado se absorbe asépticamente.
El fotosensibilizador se inyecta en el cuerpo del paciente por vía transcutánea (aplicaciones).
Levantamiento de plasma PRP- Este procedimiento ortopédico se basa en un método patentado de procesamiento de la sangre del paciente mediante tubos biotecnológicos de vacío especiales y un modo de centrifugación especial.
Durante el procedimiento, se aísla de la sangre del paciente una forma de inyección de autoplasma que contiene plaquetas, que luego se inyecta en los tejidos blandos que rodean la articulación y directamente en la cavidad articular del paciente. Las inyecciones de autoplasma pueden reducir la inflamación, aliviar el dolor y restaurar el rango de movimiento en la articulación. El procedimiento de tratamiento de autoplasma minimiza la cantidad de medicamentos utilizados o los elimina por completo, reduciendo así el efecto tóxico de los medicamentos en el cuerpo del paciente. Además, las inyecciones de autoplasma ayudan a reducir el tiempo de tratamiento en 2-3 veces.
Indicaciones del procedimiento (plasmolifting PRP):
- osteoartritis;
- osteoartritis;
- periartritis;
- Tendopatías de tendones,
- Daño a ligamentos y músculos.
Por lo tanto, la terapia de ondas de choque, la terapia fotodinámica y el levantamiento de plasma (PRP) en ortopedia son las mejores opciones para el tratamiento de enfermedades articulares. Con el uso de equipos y tecnologías modernos y la experiencia de los médicos, le permiten lograr resultados positivos.



















































